今後も定期的にさまざまな情報を更新してまいりますので、ぜひご覧ください。



土日祝も診療
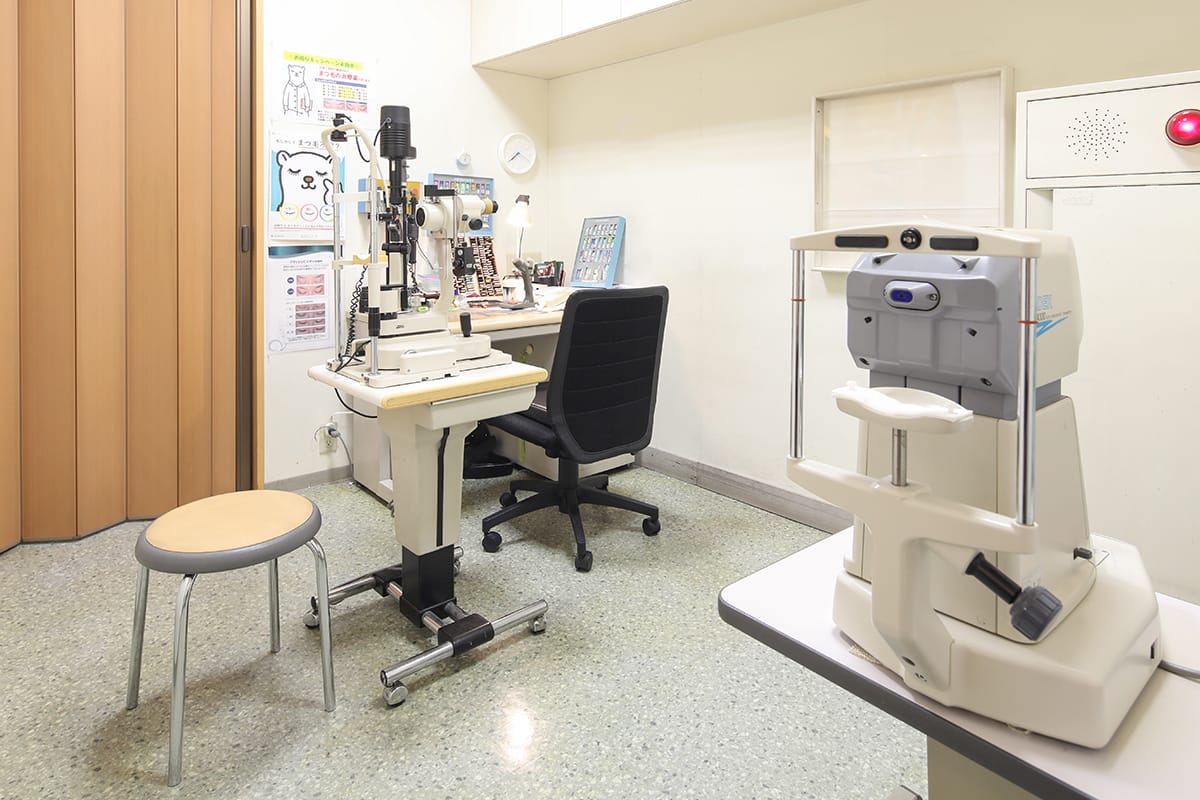
豊橋駅東口より徒歩3分の通いやすい眼科です
お知らせ

※PDF形式の文書をご覧いただくには、Adobe® Acrobat Reader(無料)が必要です。
お持ちでない方はこちらから入手できます。
広小路眼科の4つの特徴




医師紹介

院長 余越 恭輔
愛知県豊橋市豊橋駅前の広小路眼科では、眼科一般の診療の他に、緑内障、白内障、眼精疲労、ドライアイの診療に力を入れており、コンタクトレンズの処方も行っております。
当院は、西洋医学、漢方、栄養学を使用して、より良い医療を目指しています。
豊橋駅のすぐ近くにありますのでアクセスも良好です。
医院案内

| 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 | |
|---|---|---|---|---|---|---|---|---|
| 11:00~13:00 | ● | ● | × | ● | ● | ▲ | ▲ | ● |
| 14:00~18:30 | ● | ● | × | ● | ● | ● | ● | ● |
▲:10:30~13:00
休診日:水曜日のみ
交通案内
| 最寄駅 | JR・名鉄 豊橋駅東口より徒歩3分 |
|---|